By सिद्धांत मोहन, TwoCircles.net,
वाराणसी/लखनऊ: भारत बहुत पहले से ही जच्चा-बच्चा के स्वास्थ्य और उनकी मृत्युदर को रोकने की नीयत से प्रचार-प्रसार के कार्यक्रम चला रहा है. खासकर पिछले दस सालों में देश के ग्रामीण इलाकों को ज्यादा तवज्जो दी जा रही है कि महिलाओं का प्रसव उचित चिकित्सकीय देखरेख में कराया जाए और नवजात शिशु का किस तरीके से रखरखाव किया जाए, जिसकी वजह से उसे किसी भी संक्रमण या रोग से बचाया जा सके. शिक्षा और स्वास्थ्य के क्षेत्र में ‘पिछड़ा’ गिने जा रहे राज्यों में उत्तर प्रदेश का नाम सबसे ऊपर आता है. लेकिन इस नज़र को थोडा और वृहद् करके देखें तो ज्यादा गूढ़ सचाईयां सामने आती हैं.

सरकारी बनाम गैर-सरकारी
जच्चा-बच्चा स्वास्थ्य की दृष्टि से सरकारी तंत्र बनाम प्राइवेट नर्सिंग होमों की बहस एक लम्बे समय से चली आ रही है. गर्भवती महिलाएं और उनके परिजन थोड़ी-सी भी संपन्न्ता होने पर प्राइवेट नर्सिंग होम का रुख करते हैं. जबकि इसके उलट सरकारी और राजकीय अस्पतालों में गरीब और निम्न-माध्यम वर्गीय तबके की भीड़ देखी जा सकती है. एक तरीके से कहें तो समाज में मौजूद वर्ग विभाजन अब स्वास्थ्य सुविधाओं की उपलब्धता और उनके स्तर का पैमाना तैयार करता है. वाराणसी स्थित मंडलीय चिकित्सालय के मुख्य चिकित्साधिकारी और बाल रोगों के विशेषज्ञ डॉ० वी.के. श्रीवास्तव इस अंतर को स्पष्ट करने का प्रयास करते हैं. डॉ० श्रीवास्तव कहते हैं, ‘सरकारी अस्पतालों में हमारे पास स्टाफ की बेहद कमी है. चाहे वह चिकित्सकीय टीम हो या पैरामेडिकल टीम हो, दोनों ही जगहों पर स्टाफ की भारी कमी से हम जूझ रहे हैं. इसके उलट प्राइवेट अस्पतालों में सरकारी अस्पतालों की अपेक्षा मरीजों की कमी है, लेकिन उतने मरीजों के हिसाब से उनके पास संतोषजनक स्टाफ मौजूद है. ऐसे में ज़ाहिर है कि प्राइवेट अस्पताल हमारे मुकाबिले ज्यादा सुविधाएं दे पा रहे हैं.’

सरकारी महिला चिकित्सालयों का आम दिन
लेकिन सिर्फ स्टाफ एक कमी नहीं है, जिस वजह से लोग सरकारी स्वास्थ्य सेवाओं का लाभ लेने से बच रहे हैं. उत्तर प्रदेश में यदि कोई डॉक्टर राजकीय चिकित्सालय में अपनी सेवा दे रहा है तो वह कई तरह के नियमों से बंधा हुआ है. मसलन कि वह मरीज को सिर्फ ऐसी दवाएं ही लिख सकता है, जो अस्पताल में ही मिलती हों. केवल विशेष परिस्थितियों में ही डॉक्टर मरीज को ओवर-द-काउंटर दवाएं लिख सकता है. और सरकारी अस्पताल के दवाखाने दवाओं से ज्यादा धूल का अम्बार लिए होते हैं. उनके यहां कई ज़रूरी दवाइयों का अकाल होता है. इस वजह से सरकारी स्वास्थ्य सुविधाओं को लेकर जो मानसिकता बनी हुई है, उसमें कोई सुधार नहीं हो पा रहा है. इसके बारे में डॉ० श्रीवास्तव कहते हैं, ‘जबतक डॉक्टरों के हाथ थोड़े और खोले नहीं जाएंगे तब तक मरीज हम पर भरोसा नहीं करेंगे. उन्हें सरकारी कीमत पर अच्छी सुविधाएं सिर्फ और सहिष्णु होकर ही मुहैया कराई जा सकती हैं.’
इस दिशा में थोड़ी राहत मिलती है, जब हम प्राइवेट नर्सिंग होम्स का रुख करते हैं. पूर्वी उत्तर प्रदेश की नामी महिला व प्रसूति रोग विशेषज्ञ डॉ० सुधा सिंह कहती हैं, ‘यह बात तो सच है कि निजी नर्सिंग होमों में हम गर्भवती महिलाओं की देखभाल और उनके प्रसव के लिए ज्यादा पैसे लेते हैं, लेकिन हम उन्हें बेहतर सुविधाएं भी मुहैया करा रहे हैं.’ यही कहना वाराणसी की मानीजानी स्त्री-प्रसूति विशेषज्ञ डॉ० शालिनी टंडन का मानना भी है, ‘हमारे पास जो चीज़ सबसे ज्यादा है, वह है समय. हम किसी भी समय उपलब्ध हैं. कोई भी दिन के किसी भी वक़्त हमें जगा सकता है.’

डॉ० सुधा सिंह(बाएं) व डॉ० शालिनी टंडन
निजी अस्पतालों के इन डॉक्टरों का कहना कहीं से गलत नहीं है. राजकीय महिला चिकित्सालयों की ओपीडी में डॉक्टरों के बैठने का वक़्त सुबह आठ बजे से लेकर दोपहर एक बजे तक का ही होता है. डॉक्टर को दिखाने के लिए पहले रजिस्ट्रेशन कराना होता है, जिसमें एक दिन में कम से कम ढाई सौ महिलाएं पर्चियां बनवाती हैं. रोचक तथ्य तो यह है कि इतनी बड़ी भीड़ को देखने के लिए सिर्फ छः-आठ स्त्री-प्रसूति विशेषज्ञ मौजूद रहते हैं. ऐसे में यह अंदाज़ लगाना आसान है कि एक गर्भवती महिला पर डॉक्टर कितना वक़्त दे पाती होंगी? इसके साथ प्रसव के दौरान अस्पताल की दाईयां सारे काम करती हैं. सरकारी अस्पतालों के बाहर दलालों की भारी भीड़ मौजूद रहती है. राजकीय अस्पताल में आए किसी नए मरीज को बहकाकर वे किसी प्राइवेट नर्सिंग होम में ले जाते हैं, जहां से दलाल को तीन-चार हज़ार रुपयों का कमीशन मिल जाता है. इसके बाबत डॉ० वी.के. श्रीवास्तव कहते हैं, ‘यह तो सच है कि दलालों की वजह से भी राजकीय अस्पतालों की भीड़ निजी नर्सिंग होम्स की ओर चली जा रही है, लेकिन यह इतना बड़ा कारण नहीं है. स्वास्थ्य सुविधाओं में सुधार हुआ है लेकिन सरकारी प्रसूति-स्त्री विभाग को लेकर महिलाओं के मन से स्टीरियोटाइप्स नहीं टूट रहे हैं. हम लगे हुए हैं, लेकिन मरीज भरोसा करने से हिचक रहे हैं.’
मरीजों से बात करने पर भी चीज़ें साफ़ हो जाती हैं. उत्तर प्रदेश की राजधानी लखनऊ के मंडलीय चिकित्सालय में भर्ती 28 वर्षीय शायदा बानो को तीन दिनों पहले लड़की हुई है. शायदा कहती हैं, ‘मेरा शुरुआत से इलाज यहीं चला. सारी ज़रूरी दवाई भी मुफ्त में मिल जाती थी. हमारे शौहर कालीन बुनने का काम करते हैं, इतना पैसा नहीं है कि हम प्राइवेट अस्पताल जाएं. पैसा होता तो जाते.’ गोरखपुर के राजकीय महिला चिकित्सालय में भर्ती राजकुमारी देवी(32) कहती हैं, ‘अभी हमको कल लड़का हुआ है. यहां दाई-नर्स सब देसी तरीका भी जानते हैं, जिससे तबीयत सुधारने में आसानी होती है. अब बता रहे हैं कि दो दिनों के बाद हमको छुट्टी भी दे दी जाएगी. ऊपर-नीचे का खर्चा मिलाकर मेरा कुल दो हजार रुपया लगा, प्राइवेट में इतना सस्ता होता क्या?’
इसके उलट निजी अस्पतालों में इलाज करवा रही और तुरंत ही संतान प्राप्त की हुई महिलाएं लगभग एक ही जवाब देती हैं कि उन्हें सरकारी व्यवस्था पर भरोसा नहीं है. साफ़-सफाई, सैनिटेशन के साथ समय-समय पर डॉक्टर के दौरे से उन्हें और अच्छा लगता है.
बात सिर्फ यहीं ख़त्म नहीं होती है. अपनी पड़ताल में हमने पाया कि आर्थिक क्षमता के साथ-साथ धर्म और समुदाय का भी समीकरण है, जो पूर्वी भारत में जच्चा-बच्चा स्वास्थ्य को खासे तरीके से प्रभावित कर रहा है. राजकीय महिला अस्पतालों में आने वाली महिलाओं में अधिकतर संख्या मुस्लिमों की होती है. इस मद्देनज़र जब हमने इन अस्पतालों से जानकारियां हासिल कीं तो हमारी ऊपरी जांच और पुख्ता हो गयी. एक दिन में अमूमन बनने वाले 250 पर्चियों में आधे से अधिक अल्पसंख्यक समुदाय की महिलाओं की होती हैं. हमारे पास इसके साक्ष्य मौजूद हैं. इसके उलट प्राइवेट नर्सिंग होम्स में मुस्लिम समुदाय के लोगों की संख्या बीस से तीस प्रतिशत तक ही होती है.
पूर्व मुख्य चिकित्साधीक्षक व स्त्री-प्रसूति रोग विशेषज्ञ डॉ० कृष्णप्रिया शुक्ल कहती हैं, ‘हम लोग अक्सर इस बारे में सोचते थे कि सरकारी अस्पतालों का मोह मुस्लिम समुदाय को क्यों है? बाद में हमें पता चला कि सरकारी महिला अस्पतालों में आने वाली मुस्लिम महिलाएं बुनकरों के परिवारों से आती हैं. और बुनकरों की माली हालत वैसे भी खस्ता है, ऐसे में वे निजी सुविधाओं का लाभ नहीं उठा सकती हैं. हमने अपनी ओर से पूरी कोशिश की है कि उन्हें पूरी सुरक्षा और सुविधाएं मुहैया कराई जाएं.’
ऐसा नहीं है कि सरकारी मातृ-शिशु स्वास्थ्य सुविधाओं में किसी भी तरह का सुधार नहीं हुआ है. केंद्र सरकार के साथ-साथ राज्य सरकार की कई योजनाएं जच्चा-बच्चा स्वास्थ्य सेक्टर को और सुधारने में लगी हुई हैं. ज्यादा से ज्यादा नए स्त्री और शिशु रोग विशेषज्ञ सरकारी अस्पतालों से जुड़ें, इसके लिए हाल में ही उत्तर प्रदेश सरकार ने वेतनमान और आधार वेतन में बढ़ोतरी की है.
शहरी बनाम ग्रामीण
यह अंतर ज्यादा अलग तो नहीं है, लेकिन इसे अलग से चिन्हित करने का मकसद भी साफ़ है. भारतीय ग्रामीण परिवेश में महिलाओं की गर्भावस्था को लेकर कई किस्म की रूढियां हैं. इनको भी काउंटर करने के लिए सरकार ने आंगनवाड़ी केन्द्रों और ‘आशा’ (ASHA – Accredited Social Health Activist) की नियुक्तियों पर जोर दिया है. इन आशाओं का मकसद साफ़ है कि वे गांवों की अल्पशिक्षित महिलाओं का सामुदायिक स्वास्थ्य केन्द्रों पर इलाज कराएं और गर्भावस्था के दौरान उनके उचित देखभाल के लिए आयरन की गोलियों का वितरण करें. इसके साथ-साथ आंगनवाड़ी केन्द्रों के कार्यकर्ताओं की ट्रेनिंग यूनिसेफ और वर्ल्ड हेल्थ और्ग्नाइज़ेशन के नियमों-निर्देशों को ध्यान में रखकर की जाती है.
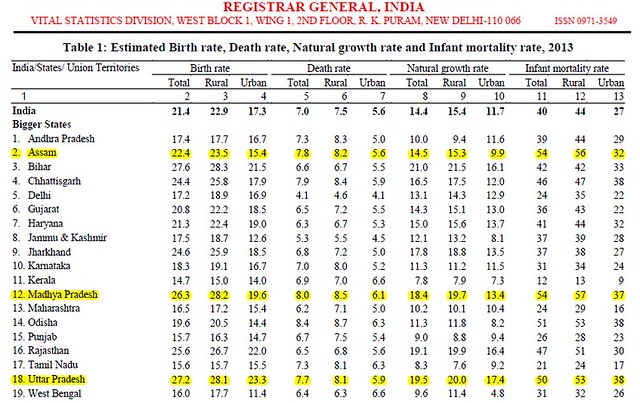
2013 के आंकड़ों के आधार पर उत्तर प्रदेश शिशु मृत्युदर की फेहरिस्त में चौथे स्थान पर बना हुआ है. यूनीसेफ ने चिंता जताई है कि यदि उचित कदम नहीं उठाए गए तो उत्तर प्रदेश पहले स्थान पर आ सकता है.(स्रोत – एसआरएस बुलेटिन)
इस प्रयास के मद्देनज़र डॉ० कृष्णप्रिया शुक्ल कहती हैं, ‘दरअसल शहरी क्षेत्रों में हम सभी अपनी ओर से जो भी प्रयास हो सकते हैं, कर रहे हैं. ज़रुरत है कि ग्रामीण क्षेत्रों में ज्यादा से ज्यादा ध्यान दिया जाए. आंगनवाड़ी केन्द्रों को अभी और आशाओं की ज़रुरत है, इसके साथ-साथ शिक्षित आशाओं की और भी ज़्यादा दरकार है ताकि ग्रामीण भारत की रूढ़ियों के चलते गर्भवती महिलाओं या शिशुओं का नुकसान न हो.’ डॉ० शुक्ल आगे कहती हैं, ‘इसके साथ हम अभी भी कुपोषण के शिकार लोगों को देख रहे हैं. इस लिहाज़ से कुपोषण को भी चिन्हित और रोकथाम के लिए आंगनवाड़ी केन्द्रों के कर्मियों को शिक्षित करना होगा.’
जब बात कुपोषण की आती है तो भारत के सबसे अधिक कुपोषित बच्चों के मामले में उत्तर प्रदेश में मिले हैं. महिला व् बाल कल्याण मंत्रालय की सालाना रिपोर्ट के अनुसार लगभग ICDS यानी इंटीग्रेटेड चाइल्ड डेवलपमेंट सर्विस में 3000 करोड़ रूपए लगा देने के बाद भी उत्तर प्रदेश में कुपोषण के सबसे अधिक मामले मिले हैं. इस रिपोर्ट के अनुसार ICDS के लाभान्वित बच्चों में से 35.5 प्रतिशत शून्य से छः साल तक के आयु के बच्चे औसत वजन से कम वजन के मिले. इसके अलावा 67 हज़ार से भी अधिक बच्चे अत्यधिक कुपोषित की श्रेणी में आते हैं. इन आंकड़ों की भयावहता का अंदाज़ इस बात से लगाया जा सकता है कि इस वक़्त उत्तर प्रदेश में दो करोड़ से ज्यादा बच्चे और पचास लाख से ज्यादा मांएं ICDS से लाभान्वित हो रही हैं. जानकार बताते हैं कि ऐसे हालात हमेशा नहीं रहेंगे. छोटे से छोटे स्तर पर भी गर्भवती महिलाएं शिक्षित हो रही हैं. संभव है कि आनेवाले दिनों में जच्चा-बच्चा स्वास्थ्य सेक्टर को एक नयी कामयाबी मिले.
संक्रमण की कहानी
गर्भवती मां से गर्भस्थ व नवजात बच्चों में होने वाले संक्रमणों की बात करें तो एक अलग तस्वीर सामने आती है. एक तरफ जहां आम तौर पर होने वाले संक्रमण की दर और उनकी ताकत कम होती जा रही है, वहीं दूसरी ओर माता से शिशु को नए रोग और खतरनाक संक्रमण फ़ैल रहे हैं. इनमें क्षय रोग के साथ-साथ थायराइड की कमी का नाम सबसे ऊपर आता है. दिल्ली में स्त्री-प्रसूति रोग विशेषज्ञ डॉ० प्रियाल कहती हैं, ‘इधर बीच कुछ सालों से हम हाइपोथायराइडिज्म के मामले देख रहे हैं, जो बच्चों तक गर्भावस्था के दौरान पहुंच जा रहा है. इससे जूझ रहे बच्चे शारीरिक और मानसिक तौर पर दुर्बल होते हैं.’ रोकथाम के बारे में बात करने पर प्रियाल कहती हैं, ‘पहले इतना ज़रूरी नहीं था. लेकिन अभी हम अपने सभी मरीजों की थायराइड की जांच कराते हैं. जिस भी गर्भवती महिला के भीतर हाइपोथायराइडिज्म या हाइपरथायराइडिज्म के लक्षण मिलते हैं, उनका नए सिरे से उपचार करते हैं ताकि यह रोग उनकी संतति तक न पहुंचे.’
हाइपोथायराइडिज्म का रोचक मामला सहारनपुर में देखने को मिलता है. यहां रहने वाली 45 वर्षीया सुजाता सिंह को पहली बार लड़की हुई तो उन्हें नहीं पता था कि प्रेगनेंसी के दौरान वे हाइपोथायराइडिज्म से पीड़ित थीं. सुजाता कहती हैं, ‘जब मेरी बेटी 12 साल की हुई तो हमें मालूम हुआ कि उसे भी हाइपोथायराइडिज्म की शिक़ायत है. मेरी बेटी की शादी के बाद जब उसे बच्चा होने को हुआ तो हमने सारे उपचार किए ताकि यह बीमारी आगे न जाए. अब दवाइयों और लगातार चेकअप का ही असर है मेरी बेटी और उसका नवजात बेटा, दोनों स्वस्थ हैं.’
ट्यूबरक्लोसिस (क्षय रोग) यानी टीबी अभी भी उतना ही खतरनाक बना हुआ है. पूर्वी उत्तर प्रदेश के प्रमुख शहरों के आंकड़ों का रुख करें तो बीते साल में लखनऊ में 423, वाराणसी में 242 और कानपुर में 500 से भी ज्यादा मांओं की मौतें सिर्फ टीबी के कारण हुई हैं. स्त्रीरोग विशेषज्ञ डा. मंजरी कहती हैं, ‘दरअसल टीबी के शर्तिया इलाज के रूप में मशहूर ‘डॉट्स’ के लिए भी प्रतिरोधक क्षमता वाले टीबी, जिसे XDS-TB कहते हैं, के आने के बाद माताओं को बचाना और भी मुश्किल होता जा रहा है. इस टीबी स्ट्रेन पर दवा बमुश्किल काम करती है.’
डब्ल्यूएचओ (विश्व स्वास्थ्य संगठन) की रिपोर्ट के अनुसार विश्व में होने वाली माताओं की मृत्यु में सबसे अधिक मौतें टीबी के कारण होती हैं. लगभग-लगभग यही आंकड़ा टीबी से मरने वाले नवजात शिशुओं का भी है, जहां नवजात रोग के प्रतिरोध की क्षमता विकसित किए बगैर ही मौत के शिकार हो जाते हैं.

डॉ. श्याम सुंदर
एक बड़े स्केल पर बात करते वक़्त एचआइवी संक्रमण या एड्स को नहीं भूलना चाहिए. काशी हिन्दू विश्वविद्यालय के चिकित्सा विज्ञान संस्थान में एड्स के फैलाव को रोकने और मरीजों के उपचार के लिए बने एआरटी सेंटर के प्रमुख और प्रख्यात वैज्ञानिक डॉ० श्याम सुन्दर बताते हैं, ‘हमारे यहां 0-10 साल के आयुवर्ग के बच्चे दवाओं के लिए सबसे ज्यादा पंजीकरण कराते हैं. इनमें से 90 प्रतिशत से भी ज्यादा मामले पूर्वी उत्तर प्रदेश के होते हैं. काउंसिलिंग करने पर पता चलता है कि इन्हें एचआईवी का संक्रमण जीन ट्रांसफर के दौरान ही मिला है.’ डॉ० श्याम सुन्दर आगे कहते हैं, ‘इसका मतलब साफ़ है कि कहीं भारी गड़बड़ी हो रही है. इन बच्चों के माँ-बाप खुद के लिए एचआईवी की जांच नहीं करा रहे हैं. ऐसे में संक्रमण फैलने के पैटर्न का अंदाज़ आप आसानी से लगा सकते हैं.’

ART सेंटर में लगे पोस्टर जो एचआईवी से बचाव और उसकी दवाई के बारे में जानकारियां दे रहे हैं.
अभी तक काशी हिन्दू विश्वविद्यालय में बने एआरटी में कुल 19740 लोग अपना पंजीकरण करा चुके हैं, जिनमें से 4755 लोग दवाईयां ले रहे हैं. इस पूरी संख्या में 936 बच्चे शामिल हैं. साल 2014 में कुल 86 बच्चों ने और 2015 में अभी तक कुल 26 बच्चों ने एड्स से इलाज के लिए पंजीकरण कराया है.
एचआइवी से संक्रमित 24 वर्षीया साहिरा बेगम(बदला हुआ नाम) को छः महीनों पहले एक बच्ची का जन्म हुआ है. एक बच्चे के खो जाने के बाद दोबारा एक बच्ची के होने से वे काफी उत्साहित हैं, लेकिन शरीर में ऐंठन के कारण उन्हें चिकित्सा विज्ञान संस्थान में भर्ती कराया गया है. बाद में पता चला कि उन्हें एचआईवी का संक्रमण है. साहिरा कहती हैं कि उन्हें जो भी हुआ है, उन्हें उसकी फिक्र नहीं है. लेकिन वे किसी हाल में नहीं चाहतीं हैं कि किसी भी हाल में यह रोग उनकी बेटी को भी लगे. इसी डर से साहिरा अपनी बेटी की जांच नहीं करा रही हैं, लेकिन डॉक्टर कहते हैं कि ज्यादा संभावनाएं हैं कि उनकी बेटी को भी संक्रमण हो.
साहिरा बेगम (बदला हुआ नाम)
राजकुमार जैन और उनकी पत्नी रीना (दोनों नाम बदले हुए) चिकित्सा विज्ञान संस्थान में भर्ती हैं. दोनों एचआईवी से संक्रमित हैं. लेकिन बात यहां नहीं ख़त्म नहीं होती है. रीना को चंद दिनों के भीतर बच्चा होने वाला है. राजकुमार और रीना कहते हैं कि उन्हें अब जो होना था हो गया, हम बच्चे के लिए ज्यादा फिक्रमंद हैं कि उसे कुछ भी न हो.
ऐसे मामलों के बारे में डॉक्टर श्याम सुन्दर कहते हैं कि जब हमें पता होता है कि माँ एचआईवी से पीड़ित है और उसे बच्चा होने वाला है, तो हम मेडिकेशन के डोज़ बदल देते हैं. जिससे बच्चे के संक्रमित होने के संभावनाएं कुछ हद तक कम हो जाती हैं लेकिन फिर भी बनी रहती हैं. डॉक्टर श्याम सुन्दर कहते हैं, ‘मामला उस वक़्त हमारे हाथ से निकल जाता है जब पता चलता है कि महिला को एचआईवी के संक्रमण के साथ टीबी भी है.’ 2004 में आई डब्ल्यूएचओ की रिपोर्ट के अनुसार टीबी के 4.6 प्रतिशत लोग एचआईवी के संक्रमण से पीड़ित रहते हैं.
रीना(बदला हुआ नाम) – जिन्हें देखने पर साफ़ पता चलता है कि वे गर्भवती हैं.
साफ़ है कि भारत का एक बड़ा हिस्सा संयुक्त राष्ट्र के मिलेनियम डेवलपमेंट गोल को पाने से अभी कोसों दूर है, खासकर यदि बात जच्चा-बच्चा स्वास्थ्य की हो. यूनिसेफ ने कहा है कि उत्तर प्रदेश भी गर्भधारी महिलाओं में आयरन की कमी एक बड़ी समस्या है, जिसकी वजह से कुपोषित बच्चों की संख्या में कोई कमी नहीं आ रही है. कुछ राजकीय अस्पतालों में पोषण के लिए वार्ड की स्थापनाएं की जा रही हैं, लेकिन उनमें मरीजों की संख्या नहीं के बराबर है.

